PRINCIPALI INTERVENTI ESEGUITI IN LAPAROSCOPIA
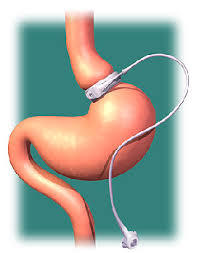
Bendaggio gastrico regolabile
Bendaggio gastrico regolabile laparoscopico (LAGB). In questa operazione lo stomaco viene separato in due porzioni distinte (tasche) con il posizionamento di un anello (bendaggio) di silicone gonfiabile. Restringendo il bendaggio, come fosse una cintura, il chirurgo crea uno stretto canale di passaggio tra le due tasche creando una sorta di clessidra asimmetrica, con una tasca gastrica superiore e il rimanente corpo gastrico al di sotto del bendaggio. Il bendaggio è generalmente concepito per rimanere sul posto in modo permanente. Il Bendaggio gastrico regolabile laparoscopico - LAGB è popolare perché è l’intervento meno aggressivo e a più basso rischio chirurgico, e provoca di solito una lenta ma costante perdita di peso. Il grado di “chiusura” del bendaggio, se occorre, può essere modificato nel tempo. Tuttavia, come sempre in chirurgia bariatrica, questo intervento è destinato a non funzionare se non è accompagnato da una importante collaborazione ma, rispetto alle altre procedure, viene richiesta una forte motivazione alla persona operata nello stare a dieta. In definitiva possiamo dire che il LAGB sia l’intervento a minore rischio ma, anche, quello con i minori risultati in termini di perdita di peso; per questo viene proposto soprattutto a persone con relativamente basso BMI (< 40) e buona capacità nell’organizzazione dei pasti.
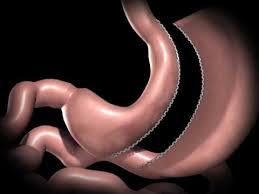
Sleeve gastrectomy
Sleeve Gastrectomy (SG, resezione gastrica verticale). Con la Sleeve Gastrectomy si attua una resezione gastrica verticale (cioè si asporta buona parte dello stomaco) con tubulizzazione delle stomaco residuo. La profonda modifica nella secrezione di ormoni prodotti da questa nuova situazione anatomica produce una forte riduzione dell’appetito e una vera sazietà precoce. L’introito di cibo è quindi ridotto spontaneamente (non come nel bendaggio per la volontà del malato rafforzata dalla sazietà fastidiosa imposta dal bendaggio stesso). Ciò avviene per ridotto appetito e sazietà precoce. La Sleeve Gastrectomy è un intervento che non ha quasi complicazioni nutrizionali e si segnala per una buona qualità di vita postoperatoria. Per questi motivi è l’intervento più in crescita, e viene raccomandato particolarmente a persone di età giovanile o malati ad alto rischio se sottoposti ad interventi prolungati; la SG viene proposta anche in persone con BMI> 50 come primo passo di una terapia sequenziale (si esegue cioè prima una SG per ottenere un calo ponderale e quindi una riduzione del rischio; successivamente in caso di recupero del peso, non obbligatorio, si può eseguire un secondo intervento come un by-pass gastrico ad ansa lunga o di tipo malassorbitivo.
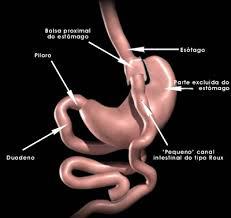
By-pass gastrico
Bypass gastrico (RYGBP). Il bypass gastrico a ipsilon offre buoni risultati a lungo termine, ed è una terapia molto efficace contro il diabete tipo 2 e contro la malattia da reflusso gastroesofageo. Con l’intervento di bypass gastrico - RYGBP il chirurgo crea una piccola tasca nella parte superiore dello stomaco. L'intestino tenue viene poi tagliato a breve distanza dall'angolo duodeno-digiunale e collegato alla nuova sacca. L’obiettivo è quello di convogliare direttamente in questa parte d'intestino gli alimenti, bypassando la gran parte dello stomaco e il primo tratto intestinale. Funziona, come la Sleeve Gastrectomy, riducendo l’appetito e dando sazietà precoce. Rispetto alla sleeve i risultati sembrano più stabili nel tempo e necessitano di una minore compliance nutrizionale soprattutto nel by-pass ad ansa alimentare lunga (150-200 cm). I suoi risultati a 15 anni sono noti e sono buoni, sia in termini di perdita di peso sia nella terapia del diabete tipo 2. Si tratta però di una procedura più complessa del bendaggio e della Sleeve Gastrectomy. Può procurare carenze di calcio e ferro e, come le precedenti, soprattutto in persone con BMI > 50, ha una certa percentuale di fallimenti.
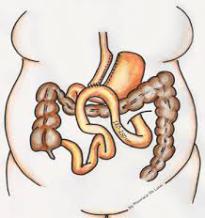
Mini by-pass gastrico o by-pass gastrico a singola anastomosi (MGBP/OAGBP)
L’intervento consiste in un primo tempo chirurgico restrittivo finalizzato alla creazione di una piccola tasca gastrica verticale, del volume di circa 60 ml, preposta ad accogliere il cibo e non più comunicante con il resto dello stomaco, che però viene lasciato in sede. Il secondo tempo dell’intervento, prevede l’unione (anastomosi) tra la tasca gastrica e l’intestino tenue, “saltando” (by-passando) però un tratto di 200-250 cm misurati dal duodeno. L’intervento è caratterizzato dalla possibilità di una reversibilità totale alle condizioni anatomiche originarie.
Il mini by-pass gastrico presenta due differenze rispetto al Bypass classico:
1) La creazione di un serbatoio gastrico lungo.
2) Il confezionamento di una sola anastomosi tra stomaco sezionato ed intestino.
Analogamente al by-pass gastrico anche nel mini by-pass gastrico lo stomaco ed il duodeno vengono esclusi completamente dal transito degli alimenti. Dopo questo intervento lo stomaco escluso, il duodeno e le vie biliari non sono più esplorabili con le metodiche tradizionali. Il mini by-pass determina un calo del peso corporeo con il meccanismo della riduzione della quantità di cibo introdotta. Il passaggio di cibo appena masticato, ma non digerito, in un tratto di intestino che non era abituato a riceverlo in questa forma, determina una stimolazione che genera un senso di sazietà precoce di grado variabile.
Risultati
I risultati in termini di calo ponderale della maggiori casistiche (Rutledge, Lee, Caballero) si rivelano eccellenti a 5 anni. La perdita dell'eccesso di peso si
attesta intorno al 75% a 5 anni. Lee ha riportato dei risultati in termini di calo ponderale anche a 10 anni (70% EWL). Lee, inoltre, paragonando il calo ponderale ottenuto in pazienti operati di
bypass gastrico classico con BMI iniziale di 40.5 e mini bypass gastrico con BMI iniziale di 41.1, riporta a 5 anni BMI rispettivamente di 29.2 per il bypass classico e di 27.7 per il mini bypass,
con un maggiore calo ponderale quindi nel gruppo di pazienti operati di mini bypass gastrico. La remissione del diabete si attesta intorno all’85% dei casi in alcune importanti
casistiche (Kim, Caballero). La risoluzione della sindrome metabolica viene riportata intorno all’80% dei casi (Lee).
CHIRURGIA BARIATRICA REVISIONALE.
CHIRURGIA VISCERALE E DEI PARENCHIMI ADDOMINALI.
APPROCCIO CHIRURGICO MINI INVASIVO. PROTOCOLLI ERAS DI PRINCIPIO
L’ERAS (Enhanced Recovery After Surgery, ovvero il “miglior recupero post- intervento chirurgico”) è un sistema innovativo, consolidato e multidisciplinare per la gestione del percorso terapeutico di chi deve affrontare un’operazione chirurgica. E' basato sulla minimizzazione del trauma chirurgico (miniinvasività) e sul rapido ripristino delle funzioni organiche. Ha l'obiettivo di far superare l'intervento chirurgico nel minor tempo possibile prevenendo le complicanze e favorendo il precoce ritorno alle comuni attività.